Известно, что расходы на лечение миеломной болезни велики, а смертность при миеломе, тем не менее, высокая, лечение малоэффективное [13, 16, 19, 21]. Слизистая оболочка полости рта подвергается высокой антигенной нагрузке, при этом в первую очередь вредным влияниям подвергаются кератиноциты, а от их функциональной лабильности зависит уровень резистентности организма к повреждаемым агентам [17]. В настоящее время практически отсутствуют данные об изменениях клеточного состава эпителиальных пластов слизистой оболочки протезного ложа и иммунного контроля этого процесса в условиях протезирования у больных миеломой, отсутствуют данные о механизмах остеонекроза челюстей на фоне приёма бисфосфонатов [6, 11, 26]. На современном этапе имплантирование зубов у стоматологических больных на фоне миеломы имеет абсолютное противопоказание при остеонекрозе челюстей [9]. При этом клиническая картина характеризуется появлением оголённых альвеолярных костей, зияющей и длительно незаживающей лункой зуба в случае его удаления, болезненной инфильтрацией, различной степенью нарушения физиологической функции [5]. Это связано с токсичностью бисфосфонатов, которая проявляется через механизм воздействия бисфосфонатов после проникновения в костную ткань и взаимодействие с кристаллами гидроксиапатита; создание высокой концентрации в лакунах резорбции и вокруг остеокластов, нарушение формирования цитоскелета остеокластов; снижение секреции лизосомальных ферментов остеокластами; подавление передачи межклеточных сигналов; ингибирование миграции остеокластов и их резорбтивной способности, подавление адгезии опухолевых клеток, а также нарушение формирования цитоскилета остеокластов [2, 7]. Бисфосфонаты оказывают целенаправленное воздействие на костную ткань в зонах, имеющих высокую скорость резорбции и регенерации [18]. Они тормозят резорбцию кости путем уменьшения активности и количества остеокластов за счет влияния на их способность к адгезии, подвижности, цитологической структуры, дифференциации длительности жизни [11]. Также бисфосфонаты оказывают стимулирующее влияние на остеобласты и макрофаги [20]. В исследованиях in vitro было установлено, что золедроновая кислота, подавляя пролиферацию и индуцируя апоптоз, оказывает непосредственное противоопухолевое действие на клетки миеломы человека и рака молочной железы [15]. Кроме этого, бисфосфонаты приводят к снижению кровотока в костной ткани, через эффект ингибирования ангиогенеза путем накопления HIF1a и снижения экспрессии VEGF [8, 27, 28]. В ряду этих препаратов можно выделить Зомету – препарат золедроновой кислоты, бисфосфонат IV поколения, противорезорбционная активность которой превыщает первые бисфосфонаты более чем в 1000 раз. При этом совершенно не учитывается тот факт, что при остеонекрозе челюстей слизистая оболочка над поверхностью кости нарушена полностью, отсутствует не только покровный эпителий, но и собственная пластинка [1]. Всё это свидетельствует, прежде всего, о том, что идёт тяжёлое нарушение эпителиально-мезенхимных взаимоотношений, взаимного индукторного и ингибиторного альянса клеточных ансамблей и нарушение барьерных свойств эпителия в зоне патологического процесса [9]. В доклинический период остеонекроза челюстей явления эпителиальной деструкции, некроза и апопотоза проходят незамеченными [22, 27]. Но именно они могут быть причиной инфицирования и деструкции костной ткани, а не только очаги плазмацитопоэза и влияние запуска реминерализации кости из-за влияния фосфорных соединений [29]. Как профессиональные вредности, так и всюду в медицине, где патология (рак молочной железы, рак простаты, наркология) связана с применением фосфорсодержащих препаратов, отмена лекарственных средств должна быть не в связи с появлением болевого синдрома и некротических проявлений в костной ткани челюстей, а построена на основе объективных диагностических критериев.
Несмотря на то, что больные миеломой выявляются с частотой 4-5 случаев на 100000 населения, (в США 50000 больных миеломой) проблема механизмов патогенеза и профилактики остеонекрозов челюстей и эффективной стоматологической помощи, продления жизни на качественном уровне является одной из актуальнейших задач [3, 26]. При этом в авангарде разработки профилактических в отношении осложнений мероприятий оказываются иммуногистохимические методы диагностики, которые имели бы значение не только для научных разработок, но и реализовывались в практическом здравоохранении [12].
Таким образом, изучение всех составляющих иммунного гомеостаза слизистой оболочки полости рта больных миеломой чрезвычайно важно для понимания его механизмов, планирования лечебных мероприятий и реабилитации стоматологических больных на фоне миеломы при использовании как традиционных, так и новых методов протезирования, включая дентальную имплантацию.
Цель исследования: повышение качества и эффективности стоматологического консервативного и хирургического лечения больных миеломой путём оптимизации диагностического ресурса, врачебной тактики, профилактики и устранения осложнений терапии.
Материалы и методы исследования
Материалом для исследования послужили биоптаты слизистой оболочки протезного ложа десны больной миеломой, в возрасте 56 лет, наблюдающейся у стоматолога в течение 10 лет. После удаления пластмассового протеза пациентка обследована согласно протоколу с заполнением медицинской карты стоматологического больного формы № 043/у. При клиническом осмотре использовали индекс гигиены полости рта Силнес–Лое, индекс подвижности зубов Миллера, индекс кровоточивости десен Мюллемана с целью определения степени выраженности воспалительных явлений в пародонте. При клиническом обследовании регистрировали наличие очагов гиперемии, отечности протезного ложа. Для оценки состояния тканей пародонта использовались пробу Шиллера–Писарева. Весь спектр клинических обследований слизистой оболочки протезного ложа проводился в динамике – в процессе удаления у пациентки ортопедической конструкции из пластмассы, удаления по клиническим показаниям зуба и подготовки протезного ложа десны к имплантированию.
Для гистологического исследования при удалении зуба и его корня, имплантации во время проведения микрохирургических пародонтологических операций по клиническим показаниям иссекались фрагменты слизистой оболочки десны объемом 0,3мм3. Забор материала производился через 1, 3, 6 месяцев после удаления ортопедической конструкции и введения импланта, всего изучено 6 биопсий, изготовлено 62 среза.
Основным методом морфологического исследования явилось иммуногистохимическое фенотипирование на основе кластеров дифференцировки (Cluster of Differentiation – CD) СD5 и выявление активности белка р53, известного как белка антионкогена, индуктора апоптоза. Интенсивность пролиферативных процессов в эпителиальной пластинке оценивалась по митотическому индексу посредством маркера Ki-67: количество митозов на 100 клеток. Иммуноморфологическое исследование проводили в лаборатории патоморфологии университета г. Ниигата (Япония).
Кроме того, при анализе биопсий использовалась рутинные методики (окраска гематоксилином и эозином) Victoria blue по классическим протоколам исследований.
Изучение гистологических срезов и мазков-отпечатков осуществлялось с помощью микроскопа Olympus BX52 с оригинальным программным обеспечением для морфометрии.
Морфометрическая обработка полученных данных, проверка статистической значимости различий между группами по параметрам распределения и сравнение групп выборок проведено с применением методов вариационной статистики, параметрических и непараметрических методов корреляционного анализа.
Результаты исследования и их обсуждение
При изучении срезов биоптатов слизистой оболочки десны на фоне миеломы установлено, что слизистая оболочка гипертрофирована, гиперемирована, инфильтрирована не только в пределах соединительнотканной пластинки, но лейкоцитарная инфильтрация наблюдается в эпителиальной пластинке, достигая верхних слоёв шиповатого слоя (рис. 1а, б). При окрашивании методом Victoria blue установлено, что коллагеново-волокнистая составляющая соединительной ткани десны на фоне миеломной болезни ослаблена, в дерме присутствует незначительное количество коллагеновых волокон, при этом достоверно отмечается усиление эластического волокнистого каркаса кровеносных сосудов (рис. 2 в, г). В наших данных, как и по результатам Saito M. et al. (2014), это свидетельствует о том, что в патогенетической цепи изменений слизистой оболочки на фоне миеломной болезни в собственно соединительнотканной пластинке происходят качественные изменения с уменьшением и замещением коллагеново-волокнистого компонента на эластический [23]. Это может играть роль адаптации структур слизистой оболочки на изменяющиеся барьерные свойства поверхностных структур десны для предупреждения микробной контаминации в кровеносные сосуды и миграции лейкоцитов из просвета сосудов. По нашему мнению, такая перестройка способна оказывать влияние на сосудистые реакции в условиях имплантирования, а также опосредованно вследствие изменившихся условий проницаемости сосудистой стенки на противорезорбционную активность бисфосфонатов.
Наши исследования показали, что CD5 клетки располагаются в рыхлой волокнистой соединительной ткани сосочкового слоя слизистой оболочки десны, и лишь в небольшом количестве среди кератиноцитов (рис. 2 а-г). Учитывая то, что лимфоцитарный рецептор (T1) – мембранный белок , экспрессирован на поверхности T-лимфоцитов и B-лимфоцитов подгруппы B-1а, регулирует пролиферацию T-лимфоцитов, миграция CD5 преимущественно в соединительнотканную пластинку свидетельствует о нарушении пролиферации лимфоцитов в необходимом для запросов иммунитета направлении, а, следовательно, и адекватной дифференцировки, так как следствием выселения CD5 из эпителиального пласта является выключение его участия в повышении выживаемости T- и B-лимфоцитов подгруппы B-1а [14, 25]. CD5 относится к скавенджер-рецепторам суперсемейства SRCR и обеспечивает модулирование сигнального пути антигенного рецептора, что является причиной последующих индукционных влияний для усиления воздействия неблагоприятных факторов при неправильном перераспределении иммуноцитов. В результате того, что CD5 является ингибиторным рецептором, снижая FasL, способствует тому, что ингибирование активности каспазы 8 не происходит в полной мере. По нашим данным, в связи с нарушением представительства CD5 в эпителиальных пластах, в целом нарушается и антиген представление, т.к. мембранный белок CD5 является рецептором для PAMP (патоген-ассоциированных молекулярных образов).
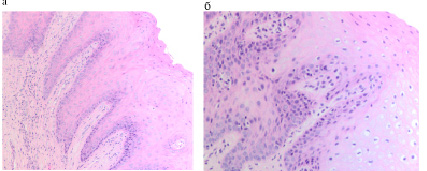
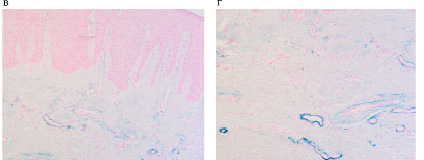
Рис. 1. Слизистая оболочка женщины 56 лет больной миеломой: а, б – утолщение слизистой оболочки, гипертрофия, гиперемия, инфильтрация. Отмечается окрашивание эластических волокон в пределах мелких кровеносных сосудов сосочкового и в большей степени немногочисленных сосудов сетчатого слоя. Микрофото. А,б-окр. гематоксилин-эозином; в, г-окр. Victoria вlue. Ув. а, б, в Х200; г Х400
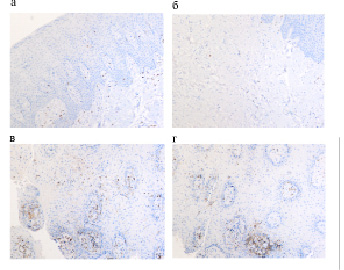
Рис. 2. Слизистая оболочка протезного ложа десны больной миеломой. Иммунная гистохимия. СD5 располагаются преимущественно в собственной пластинке слизистой оболочки десны. Микрофото. Ув. х400
При изучении сравнительной характеристики пролиферативной активности кератиноцитов в срезах биоптатов контроля и биптатов слизистой оболочки на фоне миеломной болезни выявлено усиление пролиферативной активности не только клеток базальных слоёв, но и высокая активность гена белка Ki-67 в слоях шиповатого слоя, прилежащих к базальной мембране.
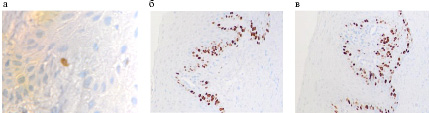
Рис. 3. Десна группы контроля (а) и десна на фоне миеломной болезни (б, в). Отмечается усиленная пролиферативная активность кератиноцитов на фоне миеломной болезни
Повышение пролиферативной активности свидетельствует о снижении барьерных свойств эпителиоцитов, необходимости замещения покровных клеток новыми. Остаётся открытым вопрос о возможности полноценной дифференцировки и специализации кератиноцитов для выполнения полноценной регенерации с закрытием дефекта и выполнением защитных свойств.
На основании результатов морфологического исследования биоптатов слизистой оболочки протезного ложа пациентов контрольной группы была составлена модель, характеризующая нормальное состояние локального иммунного гомеостаза у практически здоровых людей в сравнении со слизистой оболочкой биоптатов больной миеломой, взятых в динамике наблюдения (табл. 1).
Таблица 1
Показатели иммунного гомеостаза слизистой оболочки протезного ложа в норме и при миеломе -
|
Возраст |
Кол-во клеток в поле зрения (M±m) |
Распределение эластических и коллагеновых волокон |
МИ |
|
CD5 |
|||
|
56 в норме |
0,80±0,02 |
Равномерно в соединительной ткани |
5,18±0,18 |
|
56 лет на фоне миеломы |
3,8±0,06 |
Немногочисленны в соединительной ткани, преобладают вокруг кровеносных сосудов |
3,2±0,09 |
*Доверительный интервал р<0,01.
Выводы
1. В патогенетических процессах в слизистой оболочке больных миеломной болезнью принимают участие CD5 клетки, миграция которых за пределы эпителия в соединительную ткань снижает дифференцировку лимфоцитов, снижает эффективность антигенпредставления и нарушает индукцию иммунного ответа. 2. Морфологические изменения сопровождаются увеличением эластического компонента соединительной ткани вокруг кровеносных сосудов и уменьшением его в окружающей сосуд ткани. 3 Выявлена роль иммунокомпетентных CD5 клеток слизистой оболочки полости рта как важного прогностического критерия в патогенезе миеломной болезни. 4. Материалы исследования являются основой для разработки дополнений в алгоритмы обследования стоматологических больных на фоне миеломной болезни, нуждающихся в ортопедическом лечении, что реально способствует повышению качества оказываемой ортопедической помощи и эффективности работы врача стоматолога. 5. По результатам исследования обоснована необходимость комплексной диагностики локального иммунного статуса у стоматологических пациентов.
Работа выполнена при поддержке научного фонда ДВФУ, в рамках государственного задания 2014/36 от 03.02.2014 г. и Международного гранта ДВФУ (соглашение № 13-09-0602-м от 6 ноября 2013 г.).



